上一篇文章[1]中,我们分析人工关节集采可能会对产品销售模式和流通渠道的影响。本文从利益相关视角,结合产品特点分析集采前后各参与方的利益格局变化,并提出相关建议。
经济学原理告诉我们,人们会对激励做出反应。每一次政策落地,总能观察到各参与方行为的改变。
以药品集采为例,在前两轮药品集采中,一个普遍现象是医院“报量少、用量多”,大幅降价的中标品种并未完全覆盖目标市场。究其原因,不难发现医院在前几轮集采政策执行过程中缺乏充分报量的激励:一方面集采要求报量完全使用,报而未用将遭至惩罚;另一方面,通过降低报量医院可为其他产品,特别是落标原研药保留部分市场。针对这一现象,第三批国采首次引入“结余留用”机制,即以报量为基础核算,所节余的医保资金最多50%的可以返还医院。这一机制将曾经的“灰色收入”置于阳光下,就给予了医院充分的报量激励。事实也证明,第三国集采中的报量普遍趋于、甚至高于实际需求。
冠脉支架集采后,产品价格的大幅缩水使得成本因素对于生产企业非常敏感。售价相同的情况下,长支架等成本更高的品类逐渐被抛弃。长支架的断供,迫使医生有时只能用多个短支架代替,手术难度随之增加。此外,支架手术利润的下滑诱使医院“另谋出路”,如引导患者接受费用较高的术前超声,或改用未被集采的高价药物球囊进行治疗。某一线城市医院的数据显示,支架集采后,2021年1~2月该院药物球囊使用比例较去年增长了12.5%[2]。所幸有关部门在大数据检测到这一情况后立刻在区域和全国展开了冠脉球囊的集采,遏制不合适的诊疗,冠脉球囊的使用量随之下降。
DRGs政策实施中面临类似的现象。DRGs将病人按诊断特征分组,约定每个诊断相关组的医保付费标准。据报道[3],在新的支付标准下,关节置换手术的收费减半,医院的利润空间大幅下降。对于一些以骨科“过度医疗”为主要收入来源的民营医院,原有的经营模式无力维持,在政策激励下尝试探索康复医疗和慢病跟踪,向医养结合转型,与公立医院形成差异化分工。此外,DRGs的“结余留用、超支分担”的激励机制在引导医院行为上也与药品集采不谋而合。
利益相关者,是指那些能够影响组织目标实现,或受组织目标实现影响的团体或个人。药品器械从企业发出,最终应用于患者的治疗,治疗目标的实现依赖于渠道、医院、医生、医保等众多参与者,他们也都是企业在实现产品销售中所面对的利益相关者。
对带量采购前人工关节利益链进行分解(图一)显示,“医院相关的分销费用”占整体利益链的最大比例,其次分别是经销商和制造商利润。利益的分配与各主体在决策中的自主裁量权相一致。医院是品牌和产品选择的决策者,在利益分配格局上具有主导地位。经销商掌握着和医院的关系,提供较难替代的跟台服务,也享有较强的影响力和利益分配。作为产品提供者的制造商通过学术推广活动等扩大产品影响力和市场规模,但在关键决策点上影响力较弱。这种利益格局类似于制造商生产材料、医院制定菜单,医生在做菜的同时帮助点菜。掌握着医院资源的经销商很大程度影响哪家企业的产品可以进入医院。而医保作为后支付方对决策的干预能力较小,只能被动接受医院上报的费用,医保外高额的相关费用则只能由患者自付承担。
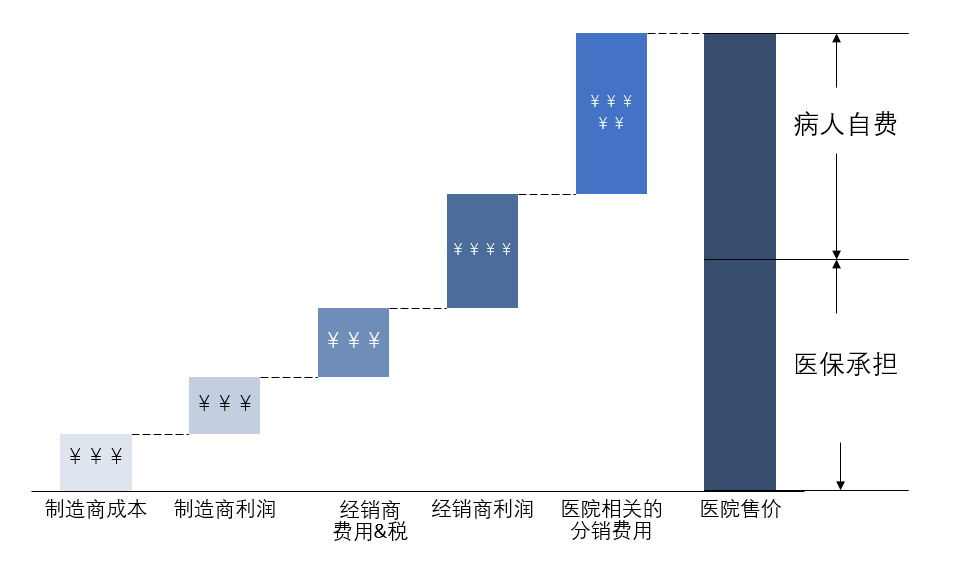
图一:带量采购前的人工关节利益分布示意图
2021年9月14日,人工关节集采结果出炉,中标产品平均降幅达82%,关节耗材均价进入千元时代[4]。巨大价格降幅下,人工关节产品利益链分配发生巨大变化。
带量采购无疑是对原有利益格局的彻底颠覆。集采的实施意味着带量采购政策限制了医院和医生的处方权,即制定菜单的权力。在绝大部分的使用份额中,医院只能按照医保局的目录选择产品,经销商和医院的利益捆绑被瓦解。新的利益链中已无法容纳“医院相关分销费用”,经销所能分得的也十分有限,制造商分配占比提高的同时也承接原有渠道环节的一些职责。利益链的巨变使原有各利益相关者的角色、行为和需求发生改变,从而对整体市场产生深层次影响。
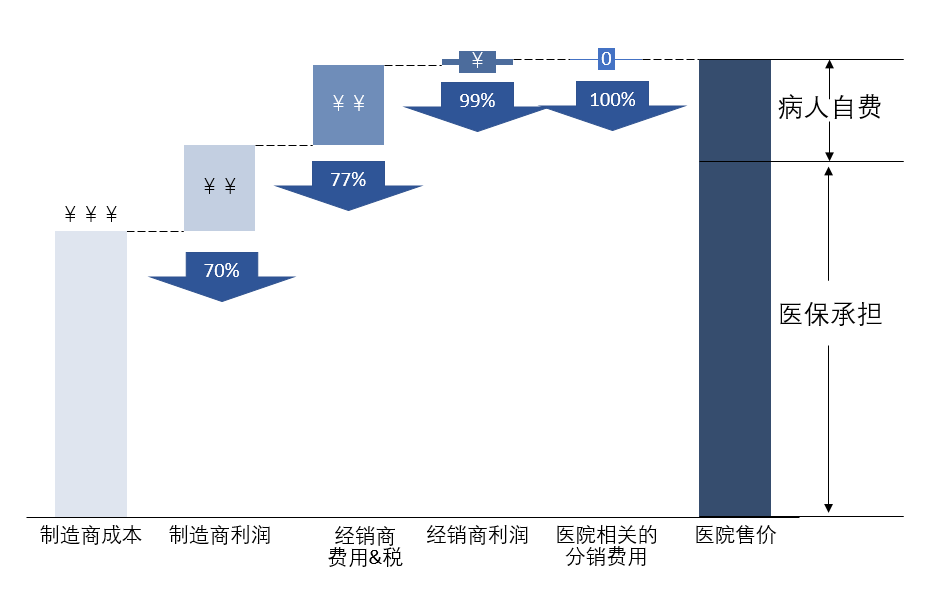
图二:带量采购后的人工关节利益分布示意图
政策落地牵一发而动全身。集采绝不仅是医保与企业间的价格博弈,需充分考虑众多利益相关者的可能反应。相关政策在瓦解不合理利益分配的同时,也需给价值创造环节留以空间。
人工关节等高值耗材是企业技术创新、新材料应用的成果。作为医疗产品,在市场准入、使用等方面受到严格监管。产品的市场化成果,还需要学术推广、使用培训、经销、配送等多个环节的共同努力。最终这些产品对患者的价值实现,更有赖于医生的精准诊断、高超医术和对产品的合理使用。
产品环节,带量采购通过降低销售价格,倒逼企业进行降本增效,为患者制造出更可及的产品,对引导生产商的价值创造起到积极意义。另一方面,生产商的价值创造还体现在推陈出新,持续研发、推出高质量的成果,进一步服务于患者的未满足需求,如骨科领域的手术机器人等创新产品。政府应该加大对企业这一方面创新的支持,通过加速审评、纳入医保支付等给企业预留空间,从而实现医保资金的“腾笼换鸟”。
渠道环节,经销商的存在虽然滋生出一些弊端,但也客观创造了提高流通效率,辅助医生手术的价值。典型的例子是关节置换手术中的“伴随服务”,我们在上一篇文章中已有介绍。在带量采购前,经销商享受着高额的利润空间,负责增值服务在情理之中;在带量采购后,由于利润空间大打折扣,经销商不愿提供伴随服务,甚至可能退出行业。部分经销商的退出,虽然可能暂时影响部分医生的手术体验,但是长期来看,有利于行业集中度的增加,大型医药物流管理平台介入原本的利益链,对小型经销商的兼并收购,通过数字化转型等提高经销环节服务效率。在渠道变革的过程中,成长起来的大企业有能力继续提供增值服务,成为手术过程中的有力帮手。
医院和医生作为重要的利益相关者,也是关键的价值创造方,并客观上面临着集采后收入锐减的压力。本次集采囊括的范围是全髋和全膝关节,半髋和半膝不在其中,而半髋半膝手术与全髋全膝手术有一定的可替代性,原本因为手术难度较高而较少采用的半髋半膝手术短期可能被医院重新提上日程。同时,科室也会通过增加康复服务、使用手术机器人等增值服务来弥补盈利损失,从而也提高了对病患的治疗和服务水平,达到创造临床价值的效果。
最后,政策应给医院和医生的价值创造留以空间,这需要一系列的配套政策来实现。比如通过提高医疗服务的价格,将手术费用提升来彰显医生的价值创造,也降低医生对药耗回扣的依赖。再如通过推行分层诊疗和基础医疗设施建设,让患者的基本需求在基层落地,从而使大三甲医院能够追求更高维度的价值创造。
人工关节集采的成功,瓦解了行业中的不合理利益分配,重塑了利益格局,患者和医保的诉求得以高效实现。医保支付政策落地过程中,既要“以量换价”,也要充分考虑各方利益,引导各个环节参与者的价值创造。通过对相关主体的合理激励,给价值创造环节留以空间,引导“利益链”回归“价值链”。
陈志洪:上海交大安泰经管学院副教授、上海交大行业研究院制药行研团队负责人
董若凡:上海交大安泰经管学院安泰硕士研究生
徐 宏:上海交大安泰经管学院安泰硕士研究生
![]()
[1] 安泰研值. 研之有理 | 人工关节集采,不只是降价而已
2021.06.30 https://mp.weixin.qq.com/s/zPEpDTy4By61I4JQ0GCTMg
[2] 八点健闻. 几百元的心脏支架进医院一个月后,那些意料之中和之外的结果
2021.02.25 https://med.sina.com/article_detail_103_2_96570.html
[3] 八点健闻. 骨科亏最多,金华试点医保DRGs付费第5年,倒逼民营医院转康养
2020.12.22 https://www.163.com/dy/article/FUFPNV9L05457FUK.html
[4] 搜狐网. 人工关节集采结果公布:千元时代来临!平均降幅达80%以上!
2021.09.14 https://www.sohu.com/a/489777179_11623